Periodontal disease and it’s connection with other diseases
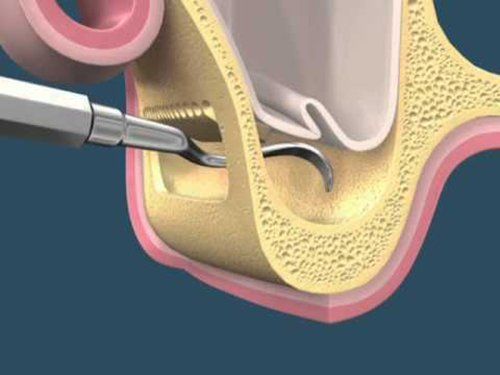
Periodontal disease refers to any type of infectious-inflammatory pathology that affects tissues that give tooth support. Usually gums disease develops when plaque accumulates along and below gums.
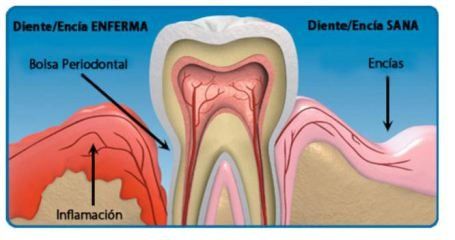
Rates of population affected by periodontal disease are very high. World Health Organization in a study in 2010 said that approximately 33% of the population has suffered any type of periodontal disease in any period of their life.
It has been observed that suffer periodontitis may lead to an increased risk of onset and/or developing of certain systemic conditions such as cardiovascular diseases, diabetes, certain respiratory diseases, rheumatoid arthritis, obesity and metabolic syndrome as well as disorders of pregnancy such as preterm birth or low birth weight.
Alimne Hernández Ayala, professor-researcher at the School of Dentistry at Universidad Nacional Autónoma de México (UNAM), mentioned that this suffering is unusual in kids, and when it occurs in early ages normally it is associated with other situations, as systemic diseases that might be genetic, which is leading to an impaired immune system.
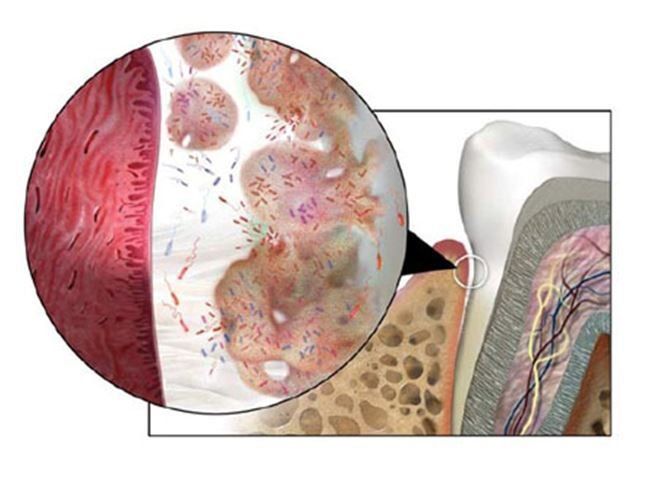
Connection between periodontal disease and other disease:
Bacteremias:
is the presence of bacteria in the bloodstream, with periodontal
disease development accumulation and reproduction of bacteria increase
and thus the passage of the same into the bloodstream which could lead
to develop systemic diseases.
Systemic inflammation:
Is
elevated levels of inflammation markers such as C-reactive protein
(CRP). This state of systemic inflammation may be due to a generalized
condition, such as obesity or a local infection, such as periodontitis.
Cardiovascular diseases:
systemic
inflammation result of chronic infectious processes (such as
periodontitis) promotes activation of vascular endothelium favoring the
formation of atherosclerotic plaques, main triggers of cardiovascular
accidents.
There is epidemiologic evidence that statistically
significantly associates periodontitis with twice bigger risk of
suffering cardiovascular diseases such as ictus or CHD (Janket et al.
2003, Bahekar et al. 2007).
Diabetes Mellitus:
Connection
between both pathologies is directional, suffering DM has been related
to higher incidence, severity and progression of periodontitis, at the
same time patients that suffer periodontitis presented a worse glycemic
control (regardless of been diabetic or not) and a higher risk of
showing complications in patients with diagnosed DM.
Obesity:
First study that compared the connection between obesity and
periodontal disease was performed on rats; it showed that the
hypertensive and obese ones were more prone to periodontal tissues
deterioration than the healthy rats (Han et al., 2010).
Data
currently indicate that a high BMI, abdominal circumference, serum
lipids and percentage of subcutaneous fat are associated with a higher
risk of suffering periodontal disease.
Rheumatoid arthritis:
According to a research of 636 patients in arthritis early stages,
presented on the European congress of rheumatology 2012 in Berlín, 24.2%
had 10 or lower teeth, 16.1% from 10-20, 36.3% had from 21-27 teeth and
23.3% had 28 or more teeth (a complete denture, including wishdom teeth
are 32)
A follow up 6 month later exposed that 52% of people
responded favorably to treatment, 32% had a measured response and 16%
didn’t respond. The worst prognosis was for those who had fewer teeth.
Individuals who had 10 teeth or fewer showed a more severe arthritis
(evidenced by an elevated erythrocyte sedimentation rate, greater number
of tender and swollen joints and an increase in the Evaluation of
Disease Activity) compared to those who had more than 10 teeth.
A
German research from 2008 that examined the relationship between RA and
dental health analyzes the state of oral hygiene in 57 RA patients and
52 healthy controls (through complete exams). There was found that RA
individuals where almost 8 times more prone to periodontitis the healthy
ones, determining that oral hygiene alone does not explain such a high
risk.
Researchers from the school of dental medicine from Case
Western Reserve University, studied a group of 40 individuals with RA
and periodontal disease, finding that those who received not surgical
treatments for gums had significantly higher improvements in their RA
symptoms compared to those who only received treatment for RA.
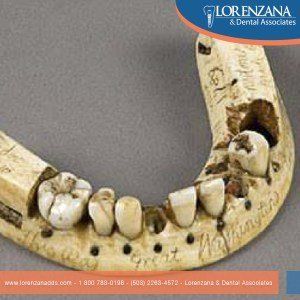
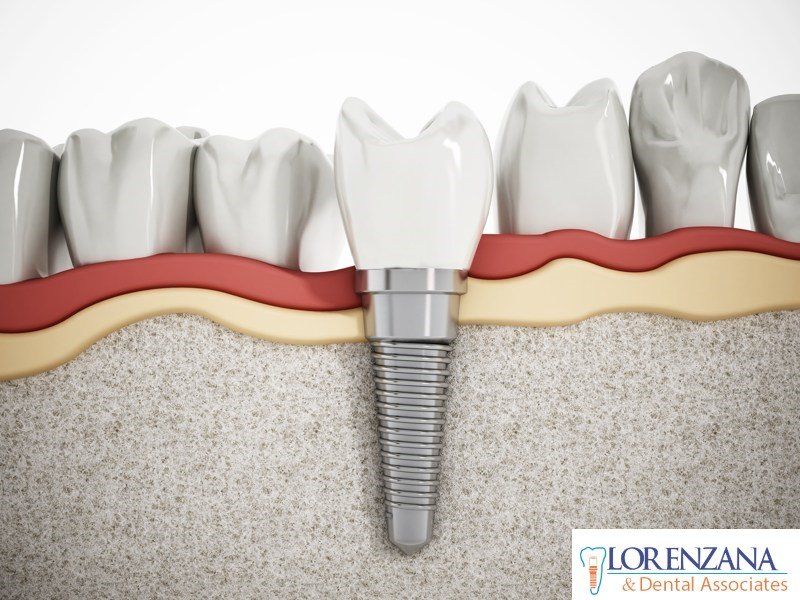
Severe periodontal disease, which can lead in tooth loss, affect from 15%-20% of middle age adults (35-44 years).
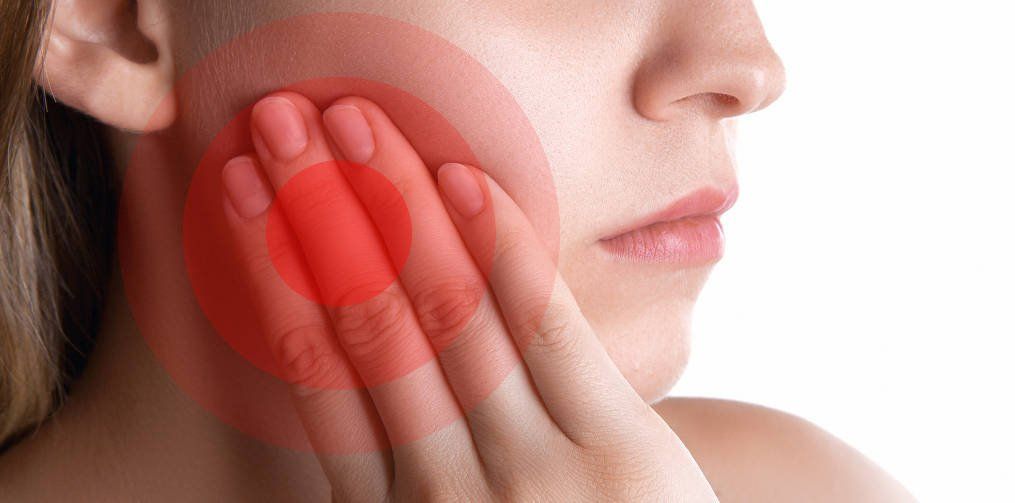
Periodontal disease symptoms are the following:
- Constantly bad breath odor
- Swollen and reddened gums
- Sensible gums that easily bleed
- Chewing pain
- Mobile teeth
- Teeth sensibility
- Retracted gums or teeth that look longer than normal
Any of these symptoms can be a sign of severe problem that must be examined by a dentist. In Lorenzana & Dental Associates we count with periodontics specialist who can help you. For more information contact us: info@lorenzanadds.com or 1-800-783-0198 we will be glad to help you.
Enfermedad periodontal y su relación con otras enfermedades

La enfermedad periodontal es cualquier tipo de patología infecciosa-inflamatoria que afecta los tejidos que brindan soporte al diente. Por lo general, la enfermedad de las encías se desarrolla cuando se deja que la placa se acumule a lo largo y por debajo de las encías.
La presencia de enfermedades periodontales en la población es bastante elevada. La OMS, en un estudio realizado en 2010, manifestó que aproximadamente el 33% de la población tiene en algún momento de la vida algún tipo de enfermedad periodontal.
Se ha observado que padecer periodontitis puede conllevar un riesgo aumentado de aparición y/o progresión de ciertas condiciones sistémicas tales como las enfermedades cardiovasculares, diabetes, ciertas enfermedades respiratorias, artritis reumatoide, obesidad y síndrome metabólico, así como alteraciones del embarazo como el nacimiento de prematuros o recién nacidos de bajo peso.
Alimne Hernández Ayala, catedrática-investigadora de la Facultad de Odontología de la Universidad Nacional Autónoma de México (UNAM) mencionó que este padecimiento es poco frecuente en niños, y cuando se presenta en edades tempranas normalmente va asociado a otras situaciones, como son enfermedades sistémicas que pueden ser genéticas, lo que lleva a una alteración del sistema inmunológico.

Relación entre la enfermedad periodontal y otras enfermedades:
Bacteriemias:
Es
el paso directo de bacterias orales al torrente sanguíneo, con el
avance de la enfermedad periodontal la acumulación y reproducción de
bacterias aumenta y por ende el paso de las mismas al torrente sanguíneo
lo cual podría llevar al desarrollo de enfermedades sistémicas.
Inflamación sistémica:
Se caracteriza por la presencia de niveles elevados de marcadores de la
inflamación tales como la proteína C reactiva (PCR). Este estado de
inflamación sistémica puede deberse a una condición generalizada, como
la obesidad, o bien a una infección local, como la periodontitis.
Enfermedades cardiovasculares:
La
inflamación sistémica consecuencia de los procesos infecciosos crónicos
(como la periodontitis) promueve la activación del endotelio vascular
favoreciendo la formación de placas de ateroma, principales
desencadenantes de los accidentes cardiovasculares.
Existe
evidencia epidemiológica que asocia de manera estadísticamente
significativa la periodontitis con un riesgo hasta dos veces superior de
padecer ECV tales como los ictus o las enfermedades coronarias (Janket
et al. 2003, Bahekar et al. 2007).
Diabetes Mellitus:
La
relación entre ambas patologías es bidireccional, de manera que padecer
DM se ha asociado con mayor incidencia, gravedad y progresión de la
periodontitis, al tiempo que los pacientes con periodontitis presentan
un peor control glucémico (independientemente de ser diabéticos o no) y
un mayor riesgo de aparición de complicaciones en los pacientes con DM
diagnosticada.
Obesidad:
El primer estudio en comparar la
relación entre la obesidad y la enfermedad periodontal se realizó en
ratas que demostró que las hipertensas y obesas eran más propensas al
deterioro en el tejido periodontal que ratas sanas (Han et al., 2010).
Los
datos actualmente indican que un alto IMC, circunferencia abdominal,
niveles séricos de lípidos y porcentaje de grasa subcutánea están
asociados con mayor riesgo de enfermedad periodontal.
Artritis Reumatoide:
Según
un estudio de 636 pacientes en etapas tempranas de artritis, presentado
en el Congreso Europeo de Reumatología del 2012 en Berlín, 24.2%
poseían 10 o menos dientes, el 16.1% de 11 – 20, el 36.3% tenía entre
21 – 27 dientes y 23.3% poseía 28 dientes o más. (Una dentadura completa
en adultos, incluyendo las muelas del juicio es 32)
Un
seguimiento a los seis meses reveló que 52% de las personas respondió
favorablemente al tratamiento, 32% tuvo una respuesta moderada y 16% no
respondió. La peor prognosis fue para los que tenían menos dientes. Los
individuos con 10 o menos piezas dentales mostraban una artritis más
severa (evidenciado por una elevada tasa de sedimentación eritrocitaria,
mayor número de articulaciones sensibles e hinchadas y un incremento en
la Evaluación de Actividad de la Enfermedad) comparados con aquellos
que conservaban más de 10 dientes.
Un estudio alemán del 2008 que
examinaba la relación entre AR y salud oral analizó el estado de la
higiene bucal en 57 pacientes de AR y 52 controles sanos (mediante
exámenes completos). Se encontró que los individuos con AR eran casi
ocho veces más proclives a periodontitis que los sanos, determinando que
la higiene bucal por sí sola no explicaba tan alto riesgo.
Los
investigadores de la Escuela de Medicina Dental de la Universidad Case
Western estudiaron un grupo de 40 individuos con AR y enfermedad
periodontal, hallando que los que recibieron tratamientos no quirúrgicos
para las encías obtuvieron significativamente mejoras más altas en los
síntomas de su AR que quienes recibieron tratamiento únicamente para la
AR.
Las enfermedades periodontales graves, que pueden desembocar
en la pérdida de dientes, afectan a un 15%-20% de los adultos de edad
media (35-44 años)
- Mal aliento constante
- Encías rojas o inflamadas
- Encías muy sensibles o que sangran
- Dolor al masticar
- Dientes flojos
- Dientes sensibles
- Encías retraídas o dientes que se ven más largos de lo normal.
Cualquiera de estos síntomas puede ser una señal de un problema grave que debe ser examinado por un dentista. En Lorenzana & Dental Associates contamos con especialistas en periodoncia que podrían ayudarle. Para mayor información contáctenos a info@lorenzanadds.com o al 1-800-783-0198 será un placer atenderle.